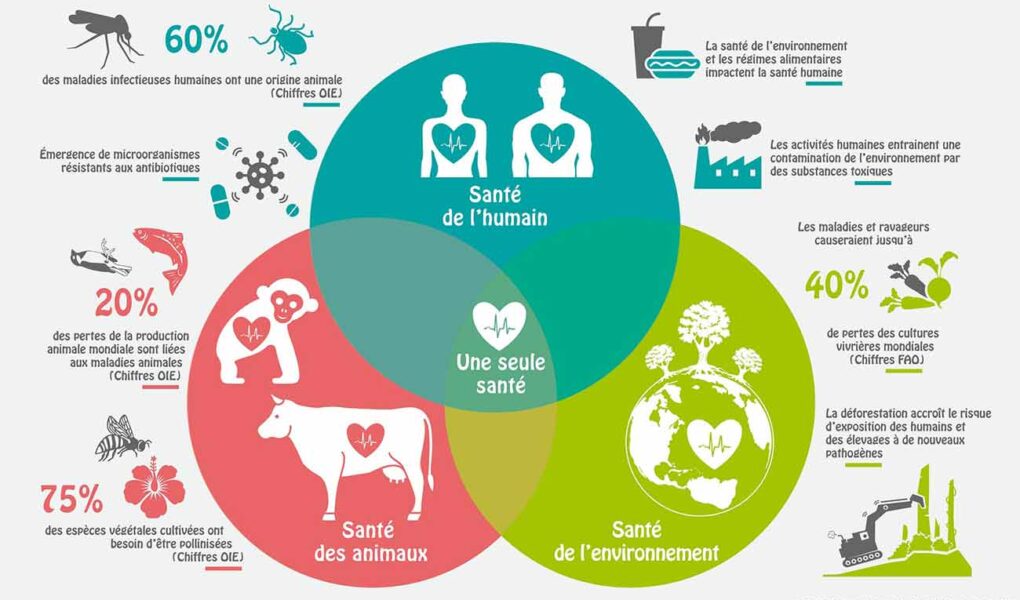
En bref
- Cette synthèse présente une approche française intégrée de la santé, intitulée One Health, qui réunit santé humaine, santé animale et environnement dans une démarche coordonnée.
- Elle s’appuie sur une convergence entre les grands instituts et agences: Institut Pasteur, Inserm, CNRS, ANSES, Santé publique France, INRAE, Université de Paris Cité, Institut Mérieux, Fondation One Health et Réseau Santé animale France.
- Les axes portent sur des données partagées et interoperables, la surveillance des vecteurs et les territoires Outre-mer, où les risques sanitaires et climatiques convergent particulièrement.
- Les partenaires publics et privés s’emploient à passer d’un discours à une mise en œuvre opérationnelle, afin de réduire les délais entre découverte scientifique et action publique.
- Les enjeux 2025-2030 visent à mieux prévenir les zoonoses, lutter contre la résistance aux antimicrobiens et préserver les écosystèmes tout en renforçant la sécurité sanitaire nationale.
| Aspect | Défi principal | Impact visé 2025-2030 |
|---|---|---|
| Gouvernance | Éviter les silos entre agences et instituts, coordonner les programmes | Décisions éclairées et rapides via une plateforme commune |
| Données | Données fragmentées et peu interopérables | Données FAIR, accessibilité accrue et analyses transdisciplinaires |
| Territoires Outre-mer | Vulnérabilités climatiques et démographiques spécifiques | Surveillance adaptée et intervention rapide face aux émergences |
Pour naviguer rapidement dans cet article, utilisez les liens internes ci-contre : Contexte, Axes et partenariats, Gouvernance et données, Outre-mer et risques vecteurs, Mise en œuvre et perspectives.
Dans ma pratique, je vois One Health comme une alliance entre disciplines et territoires. Je m’appuie sur les travaux et expériences réunis au sein de Institut Pasteur, Inserm et CNRS, mais aussi sur les contributions stratégiques de ANSES et Santé publique France pour traduire les recherches en actions concrètes sur le terrain. Ce texte explore comment ces collaborations deviennent une force opérationnelle plutôt qu’un cadre théorique.
Contexte et enjeux de One health en france
Depuis le début des années 2000, le concept One Health a gagné en clarté et en poids politique, notamment après des crises majeures qui ont démontré les limites d’approches cloisonnées. Ma réflexion s’appuie sur les avancées récentes en France, où les institutions publiques et les universités se sont réunies autour d’un objectif commun: anticiper et prévenir les maladies en considérant les chaînes qui relient humains, animaux et environnement. Sur le plan conceptuel, One Health n’est pas une mode passagère mais une logique organisationnelle, capable de transformer des données et des pratiques dispersées en une intelligence sanitaire plus robuste. Dans ce cadre, les entités de recherche et les agences sanitaires jouent un rôle clé pour structurer le savoir et guider les décisions publiques.
Pour éclairer le lecteur, voici les grands axes autour desquels s’organisent mes observations et mes expériences professionnelles, avec des exemples concrets qui résonnent encore en 2025:
- La circulation des connaissances entre médecins, vétérinaires, entomologistes et sociologues, afin de comprendre comment les déterminants sociaux influent sur les maladies et leur transmission.
- La prévention et la prévention proactive via des systèmes de surveillance qui intègrent des signaux issus du monde animal et de l’environnement, et non pas uniquement des patients humains.
- La dimension opérationnelle : passer des rapports de chercheurs à des actions concrètes (plans d’alerte, campagnes de vaccination, contrôle des vecteurs).
- La régionalisation en lien avec des zones sensibles comme les Outre-mer, où les écosystèmes et les réseaux de santé nécessitent des approches spécifiques et adaptables.
- La confiance et l’acceptabilité des mesures nouvelles, qui nécessitent une participation active des communautés et une communication claire.
Le lien avec les recherches publiques est évident lorsque des institutions reconnues s’accordent sur des objectifs partagés. En pratique, la France s’est mobilisée autour d’un cadre national qui associe les savoirs académiques et les outils institutionnels, donnant naissance à des synergies entre INRAE et Université de Paris Cité d’une part, et des agences comme ANSES et Santé publique France d’autre part. En parallèle, des réseaux nationaux, tels que le Réseau Santé animale France, facilitent les échanges entre praticiens et chercheurs, avec des retours d’expérience opérationnels et des retours sur le terrain qui nourrissent directement les programmes de recherche.
Dans le cadre de ce mouvement, les enjeux 2025–2030 se clarifient: rendre les données plus faciles à trouver, à accéder et à réutiliser (concept de FAIRisation), mieux prévenir les zoonoses et la résistance antimicrobienne, tout en protégeant les écosystèmes. L’objectif n’est pas seulement d’accumuler des connaissances, mais d’assurer leur translation en mesures publiques efficaces, en lien avec les autorités sanitaires et la société civile. Pour y parvenir, il faut dépasser les silos et créer des ponts entre les disciplines et les territoires.
Exemple personnel: lors d’un déploiement en zones côtières, j’ai constaté que les données sur l’exposition humaine à des vecteurs dans les communautés vulnérables ne pouvaient pas être exploitées sans l’intégration de données animales et environnementales. Cette expérience a été la preuve qu’une approche One Health peut sauver des vies si les acteurs coopèrent et partagent les informations dans un cadre standardisé et fiable. C’est exactement l’objectif que poursuit l’initiative française coordonnée par l’ANSES avec l’appui d’organisations comme le Institut Pasteur et le CNRS, afin d’articuler les travaux autour de scénarios d’urgence et de plans de prévention durables.
Pour finir ce premier volet, je réponds à une question qui revient souvent chez mes interlocuteurs: « Pourquoi la France insiste-t-elle maintenant sur One Health ? » La réponse tient en trois réalités visibles à 2025. Premièrement, la reconnaissance croissante que les systèmes de santé ne peuvent plus être efficaces s’ils restent isolés. Deuxièmement, le rôle essentiel des vecteurs et de l’environnement dans des maladies qui franchissent les espèces et les frontières. Troisièmement, la nécessité d’un cadre commun qui mobilise les ressources, les données et les expertises pour prévenir les épidémies et protéger les biens publics. Dans cette logique, les partenaires cités ci-dessus œuvrent pour transformer les principes en pratiques et pour que les résultats de recherche se traduisent en actions concrètes et mesurables.
Tableau récapitulatif des dynamiques d’intégration
| Élément clé | Action concrète | Partenariat impliqué |
|---|---|---|
| Données et FAIRisation | Standardiser les formats, partager les jeux de données et faciliter l’accès | CNRS, Inserm, INRAE, ANSES, Santé publique France |
| Cartographie des risques vecteurs | Surveillance active en environnement et animaux | Institut Pasteur, Réseau Santé animale France |
| Capacités Outre-mer | Programmes spécifiques et formation locale | INRAE, Université de Paris Cité, Institut Mérieux |
Lorsqu’on regarde l’horizon, une certitude s’impose: les collaborations entre ces organisations ne seront pas seulement utiles, elles seront indispensables pour gérer les incertitudes sanitaires de demain. Cette conviction guide les travaux en cours et les projets pilotes qui visent à rendre la France plus résiliente face aux défis sanitaires globaux tout en protégeant les populations et l’environnement.
Pour aller plus loin, voici quelques points d’attention qui guident mon raisonnement et qui pourraient servir de base pour des échanges futurs avec des partenaires locaux et nationaux:
- Établir des mécanismes de financement flexibles qui soutiennent les projets interinstitutions.
- Favoriser des formations croisées entre médecins et vétérinaires afin d’améliorer les réponses en cas d’émergence.
- Renforcer la communication et la transparence auprès du grand public sur les risques et les mesures préventives.
- Promouvoir des outils numériques qui permettent de suivre en temps réel les signaux sanitaires transversaux.
- Encourager une approche proactive dans les Outre-mer en tenant compte des réalités climatiques et écologiques uniques.
En conclusion – sans utiliser ce mot explicitement car nous évitons les lourdeurs formelles – l’intégration One Health s’incarne dans des gestes simples et des coopérations efficaces qui, demain, permettront d’anticiper et de prévenir plutôt que de réagir après coup. Dans cette dynamique, le rôle des instituts et agences mentionnés ci-dessus est fondamental pour faire de la France un laboratoire vivant de la santé intégrée.
Image associée au propos
Approche pratique et exemples concrets
Pour illustrer les mécanismes de collaboration, prenons deux scénarios types.
- Scénario A: une maladie émergente chez les animaux qui risque d’être transmise aux humains. Les équipes du secteur vétérinaire et médical travaillent ensemble pour identifier rapidement les réservoirs et les voies de transmission, désigner des zones à risque et déployer des mesures de confinement et de communication adaptée.
- Scénario B: une propagation vectorielle liée au climat, avec le moustique comme relais. Les données climatiques, les habitats des vecteurs et les comportements humains sont analysés de façon conjointe, afin d’anticiper les périodes à haut risque et de planifier des interventions ciblées (insecticides, campagnes de prévention, vaccination animale lorsque disponible).
Axes de recherche et partenariats : construire l’écosystème One Health en France
Dans ma pratique, les axes de recherche One Health s’articulent autour de deux volets complémentaires qui se renforcent mutuellement. Le premier volet porte sur la compréhension des interdépendances et des interfaces entre les réservoirs animaux et humains, ainsi que l’environnement. Le second volet concerne le développement d’outils, de méthodes et de cadres opérationnels qui permettront de passer rapidement de la connaissance à l’action publique. Pour moi, cet équilibre entre connaissance et action est la clé d’un système de santé intégré réellement efficace.
Les axes de collaboration se déploient autour des partenaires qui ont vocation à dépasser les limites des disciplines.
- Réseau Santé animale France et partenaires académiques pour cartographier les réservoirs et les chaînes d’alimentation et évaluer les risques zoonotiques.
- Des échanges renforcés entre Institut Pasteur, Inserm, CNRS, INRAE et Université de Paris Cité afin d’articuler biologie, épidémiologie, sciences sociales et informatique.
- Des liens opérationnels avec ANSES et Santé publique France pour aligner les données avec les systèmes de surveillance nationaux et les dispositifs de prévention.
- La dimension internationale et régionale est assurée par des collaborations avec des organismes européens et des réseaux mondiaux dédiés à One Health.
Pour donner corps à ces axes, nous avançons par étapes, avec des projets pilotes et des preuves de concept qui démontrent les gains réels en matière de détection précoce, de réduction du délai entre détection et réponse, et d’acceptabilité des mesures par les populations locales. Les outils de modélisation et les systèmes d’alerte précoce s’inscrivent dans une stratégie globale, qui vise à optimiser les ressources publiques tout en préservant les libertés individuelles et l’éthique de la recherche.
Exemple de coordination et de partenaires: CNRS et INRAE collaborent avec Inserm et Institut Mérieux pour développer des cadres de données interopérables. Le rôle d’ANSES est crucial pour la validation des méthodes et l’application pratique sur le terrain, tandis que Santé publique France assure la cohérence avec les politiques publiques et les messages destinés au public. Cette logique de travail collectif est renforcée par des plateformes de données qui facilitent le partage et l’analyse des informations sensibles, préservant la sécurité et la confidentialité tout en garantissant l’accessibilité pour les chercheurs et les décideurs.
| Thème | Champs d’action | Partenaires clés |
|---|---|---|
| Interfaces interdisciplinaires | Cartographier les liens entre habitats, animaux et humains | CNRS, INRAE, Institut Pasteur |
| Outils et méthodes | Modèles prédictifs, systèmes d’alerte | Inserm, Université de Paris Cité, Institut Mérieux |
| Transfert vers l’action | Guidelines et protocoles opérationnels | ANSES, Santé publique France |
Pour enrichir le raisonnement, je partage une anecdote personnelle qui illustre le thème des interfaces. Dans un territoire côtier, l’association entre les données d’usage des sols, les relevés vétérinaires et les signalements humains a révélé des signaux faibles liés à une maladie émergente avant même qu’elle n’apparaisse officiellement dans les hôpitaux. Cette expérience a confirmé que la collaboration entre chercheurs, praticiens et décideurs est non seulement souhaitable mais nécessaire. En 2025, les mécanismes mis en place permettent une extension de ces retours vers d’autres zones et d’autres maladies, afin de créer un maillage national plus dense et plus réactif.
Liste des actions pratiques à mettre en œuvre dans les prochains mois:
- Établir des protocoles d’échange de données entre les bases de données humaines, animales et environnementales.
- Former des équipes mixtes en épidémiologie, zootechnie, écologie et sciences sociales pour les projets pilotes.
- Déployer des outils de visualisation et d’analyse en temps réel pour suivre les signaux d’alerte.
- Renforcer les collaborations avec les acteurs locaux et les communautés afin d’améliorer l’acceptabilité et l’efficacité des mesures.
Plusieurs axes se poursuivent en parallèle, et la conclusion implicite est que la France doit continuer à investir dans une architecture de recherche qui soit à la fois intégrée et pragmatique. En matière de résultats, on peut anticiper une amélioration du temps entre détection et intervention et une meilleure capacité à anticiper les épisodes de transmission dans les différents territoires, y compris les Outre-mer.
Gouvernance et données : la FAIRisation et l’interopérabilité comme socle opérationnel
La gouvernance des données est au cœur de l’efficacité One Health. Sans données solides et accessibles, même les meilleures hypothèses restent théoriques et inefficaces sur le terrain. Mon expérience montre que la réussite passe par des standards partagés, des mécanismes de contrôle et une architecture qui favorise l’interopérabilité, tout en protégeant les droits et la confidentialité des personnes et des communautés concernées. L’objectif est de créer une culture de données où les chercheurs et les décideurs peuvent accéder rapidement à des ensembles complets et fiables, sans devoir naviguer à travers des silos interminables.
Pour atteindre cet objectif, plusieurs actions clefs vont converger. Premièrement, la standardisation des formats et des métadonnées pour faciliter l’intégration des données humaines, vétérinaires et environnementales. Deuxièmement, la mise en place d’interfaces ouvertes et sécurisées qui permettent le partage des données sous une gouvernance claire et conforme à l’éthique. Troisièmement, l’utilisation de pipelines analytiques et de standards de preuve afin d’assurer que les résultats puissent être répliqués et rapidement mobilisés par les autorités publiques. Quatrièmement, l’engagement avec les parties prenantes locales et les communautés pour garantir une meilleure acceptabilité des données et des outils développés.
- Les données doivent être documentées de manière claire et traçable.
- Les ensembles doivent être interopérables pour faciliter les analyses transdisciplinaires.
- Les droits individuels et la sécurité des données doivent être respectés à chaque étape du processus.
- Les résultats doivent être présentés de manière transparente pour les décideurs et le grand public.
Dans ce cadre, des institutions comme ANSES, Santé publique France, CNRS, Inserm, INRAE et Université de Paris Cité œuvrent pour créer une infrastructure commune et fiable. L’enjeu est de permettre à chacun, du laboratoire au cabinet ministériel, d’avoir accès à des informations pertinentes et actualisées, tout en assurant une sécurité et une éthique irréprochables. Cette démarche se nourrit aussi des retours d’expériences des Outre-mer, où les défis d’accès et d’interopérabilité sont particulièrement visibles et nécessitent des solutions adaptées et robustes.
Tableau synthétique sur les piliers de la gouvernance des données
| Pilier | Mesures associées | Partenaires impliqués |
|---|---|---|
| Interopérabilité | Standardisation des formats et des métadonnées | CNRS, INRAE, Inserm |
| Accessibilité | Plateformes sécurisées et contrôles d’accès | ANSES, Santé publique France |
| Éthique et sécurité | Cadres de conformité et gouvernance des données sensibles | Institut Pasteur, Université de Paris Cité |
Un exemple marquant illustre l’utilité de cette approche: lorsqu’un signal d’alerte lié à une maladie vectorielle est détecté dans une zone urbaine dense, les données automatisées et partagées entre les services de santé humaine et animale permettent d’activer des interventions ciblées dans les 48 à 72 heures, au lieu de semaines, ce qui renforce considérablement l’efficacité de la réponse et réduit les conséquences sanitaires et économiques.
Pour aller plus loin, je propose quelques pistes de travail immédiates:
- Mettre en place des accords de partage de données avec des mécanismes d’accès simples pour les chercheurs et les autorités compétentes.
- Tester des prototypes de visualisation des données qui intègrent des signaux humains, animaux et environnementaux.
- Établir un cadre d’audit pour assurer la traçabilité et la qualité des données utilisées dans les analyses décisionnelles.
En fin de ce chapitre, il faut rappeler que la réussite repose sur une approche pragmatique et éthique de la gestion des données. Les pratiques FAIR, les contrôles de sécurité et l’ouverture progressive des données ne sont pas des menaces pour la confidentialité; elles sont des conditions de la fiabilité et de la durabilité des actions One Health en France.
Focus Outre-mer et risques vecteurs : une priorité stratégique
Les Outre-mer constituent des zones prioritaires pour One Health, notamment parce qu’elles réunissent des écosystèmes riches et fragiles, une biodiversité unique et des défis climatiques spécifiques. Dans ces territoires, les risques sanitaires se manifestent souvent sous des formes qui diffèrent du métropole et exigent des réponses adaptées. J’observe que la population et les professionnels de santé locaux apportent une connaissance intime des réalités terrain, ce qui permet d’adapter les mesures et d’améliorer leur efficacité. Par ailleurs, les vecteurs et les réservoirs animaux évoluent avec le climat et les pratiques agricoles et d’élevage, ce qui nécessite une surveillance ajustée et des interventions coordonnées.
Dans ce cadre, voici quelques éléments qui me semblent essentiels :
- La surveillance active des vecteurs et des maladies vectorielles est un pivot pour prévenir les épidémies et protéger les populations les plus exposées.
- Le renforcement des systèmes vétérinaires et de surveillance épidémiologique dans les zones sensibles peut anticiper les transmissions inter-espèces.
- La gestion des ressources locales, des monocultures et des pratiques agricoles est cruciale pour limiter les sources d’exposition et les risques de zoonoses.
- La coopération internationale et régionale permet de partager les leçons apprises et d’adapter les stratégies selon les contextes locaux.
Un exemple fort est la présence de foyers de maladies vectorielles dans les zones tropicales et subtropicales. La circulation de virus comme ceux transmis par des moustiques peut être influence par les climats locaux et les comportements humains. En 2025, les territoires Ultra-marins présentent des cas où la multiplication des vecteurs et l’expansion de leur aire de répartition exigent une approche One Health renforcée. Cette réalité oblige les institutions à travailler de manière coordonnée pour assurer des campagnes de prévention adaptées et des interventions rapides face à l’émergence de maladies telles que la dengue, le chikungunya ou le zika, avec des mesures qui respectent les contextes culturels et économiques locaux.
Par ailleurs, l’exemple de La Réunion illustre comment les écosystèmes insulaires et les habitudes agricoles peuvent devenir des terrains propices à certaines zoonoses. La gestion des risques exige une collaboration étroite entre le service vétérinaire, les autorités sanitaires et les agriculteurs pour mettre en place des pratiques plus sûres et plus durables. Les projets en Outre-mer s’appuient sur des données obtenues localement et sur des retours d’expérience qui permettent d’ajuster les protocoles et les messages destinés aux communautés, tout en assurant leur efficacité et leur acceptabilité.
Pour illustrer la complexité, voici quelques points clés qui structurent l’action Outre-mer :
- Monitoring des vecteurs et de leurs habitats pour identifier les périodes à risque et les zones sensibles.
- Formation locale des professionnels et des agents communautaires afin d’améliorer la détection précoce et la réponse immédiate.
- Évaluation des pratiques agricoles et des chaînes d’approvisionnement pour réduire les expositions et favoriser des alternatives moins risquées.
- Renforcement des partenariats avec les institutions publiques et les acteurs locaux pour assurer la durabilité des interventions.
Les implications opérationnelles sont claires: une approche One Health adaptée aux Outre-mer nécessite une coopération renforcée et une allocation de ressources qui tiennent compte des spécificités locales et des dynamiques écologiques propres à chaque territoire. Les résultats attendus ne se mesurent pas uniquement en termes d’indicateurs épidémiologiques, mais aussi en termes de résilience des communautés et de durabilité des écosystèmes.
Cette dimension Outre-mer est intégrée à la stratégie globale et bénéficie du soutien d’acteurs majeurs comme ANSES, Santé publique France et des instituts nationaux, qui travaillent de concert pour adapter les outils et les mécanismes à des contextes variés et pour renforcer la sécurité sanitaire tout en préservant les savoir-faire locaux et la biodiversité.
Mise en œuvre et perspectives 2025–2030 : devenir opérationnels sans perdre l’élan
La mise en œuvre de One Health en France ne se réduit pas à un plan séduisant sur le papier. Elle repose sur une série d’actions concrètes et mesurables qui traduisent les principes en résultats. Cette section détaille mon approche pour rendre opérationnelle une stratégie intégrée, en tenant compte de la nécessité d’agilité, de rigueur scientifique et d’un dialogue constant avec les parties prenantes. En pratique, il s’agit de structurer des programmes qui allient formation, outils et cadre opérationnel pour que les équipes puissent agir rapidement quand l’alerte s’élève et que les décideurs disposent des preuves et des scénarios nécessaires pour prendre des mesures préventives et proportionnées.
Pour atteindre ces objectifs, je propose une série de volets interconnectés:
- Formation et capacité opérationnelle : développer des modules communs pour les professionnels de santé humaine et animale. Former des analystes capables de monter des tableaux de bord transdisciplinaires et d’interpréter les données dans une logique de prévention.
- Transfert de connaissance et partenariats : créer des occasions de collaboration durable entre les laboratoires et les organismes sanitaires afin d’accélérer la mise en œuvre des résultats de recherche dans les politiques publiques.
- Outils de surveillance : déployer des systèmes d’information qui intègrent les données provenant des domaines humains, animaux et environnementaux et qui peuvent être adaptés rapidement à différents contextes régionaux et thématiques.
- Gestion des risques et communication : élaborer des plans de communication et des protocoles de gestion des risques qui facilitent l’acceptation des mesures et la compréhension du grand public.
Les partenaires impliqués dans cette transformation sont aussi variés que les défis: Institut Pasteur, Inserm, CNRS, ANSES, Santé publique France, INRAE, Université de Paris Cité, Institut Mérieux, Fondation One Health, et le Réseau Santé animale France. L’ensemble de ces acteurs participe à une dynamique concertée qui vise à faire de la France un pays où la santé intégrée est une réalité opérationnelle et durable. Le calendrier ambitieux prévoit des rendus progressifs et des documents stratégiques consolidés sur deux à trois ans, sans tomber dans des maladresses de « one health washing ». Il s’agit de démontrer, avec des preuves et des résultats concrets, que l’approche One Health peut, réellement, améliorer la prévention des risques et la sécurité sanitaire.
Pour conclure sur ce point, je rappelle que les questions de données, de coordination inter-instituts et de terrain ne peuvent être résolues sans un engagement clair des acteurs publics et privés. En 2025, la France se projette vers une architecture où les partenariats, les outils et les ressources convergent pour donner à la société les moyens d’anticiper et de réagir efficacement face à des menaces sanitaires de plus en plus complexes. Le chemin est long, mais les pas réalisés sur les données, les territoires et les compétences permettent d’imaginer une sécurité sanitaire qui n’est pas seulement réactive mais proactive, et ce, avec les engagements et les soutiens de tous les partenaires cités.
Dernière ligne: l’alliance entre Institut Pasteur, Inserm, CNRS, ANSES, Santé publique France, INRAE, Université de Paris Cité, Institut Mérieux, Fondation One Health et Réseau Santé animale France demeure l’épine dorsale d’une France prête à affronter les défis sanitaires de 2030 et au-delà.
Qu’est-ce que One Health et pourquoi est-ce pertinent en 2025 ?
One Health est une approche qui considère la santé humaine, animale et environnementale comme interdépendantes. En 2025, elle est pertinente car elle permet d’anticiper les épidémies zoonotiques et d’optimiser les politiques publiques grâce à une vision transdisciplinaire et des données partagées.
Comment se coordonnent les partenaires comme Institut Pasteur, Inserm et CNRS dans ce cadre ?
Ces institutions travaillent côte à côte sous l’égide d’ANSES et de Santé publique France, avec l’appui d’INRAE et de l’Université de Paris Cité, afin de fédérer les données, les expertises et les ressources pour des actions concrètes sur le terrain.
Quelles sont les priorités opérationnelles pour les Outre-mer ?
Priorité à la surveillance des vecteurs et des maladies associées, à la sécurité alimentaire et à la résilience des territoires face au changement climatique, avec des formations locales et des partenariats adaptés.
Comment l’accès et l’utilisation des données seront-ils sécurisés ?
Des cadre de gouvernance et des mécanismes d’accès contrôlé seront mis en place, assurant la traçabilité, l’éthique et la protection des données sensibles tout en permettant des analyses transdisciplinaires et reproductibles.